Bidrar medikalisering av ungdom til utstøtning fra skole og arbeidsliv?
Det er økende tilstrømning til uføretrygd, særlig blant unge. Vi drøfter mulige årsaker til dette, og reiser spørsmål om vi har for lett for å ty til en sykdomsforståelse av de personlige utfordringene mange ungdommer møter.
Det er økende tilstrømning til uføretrygd, særlig blant unge. Vi drøfter mulige årsaker til dette, og reiser spørsmål om vi har for lett for å ty til en sykdomsforståelse av de personlige utfordringene mange ungdommer møter. Vi studerer hvordan geografisk variasjon i sannsynligheten for å bli diagnostisert med et psykisk helseproblem samvarierer med ungdoms skoleresultater og senere suksess i arbeidslivet. Resultatene tyder på at stor grad av sykdomsorientering henger sammen med dårligere resultater i grunnskolen, lavere sannsynlighet for å fullføre videregående utdanning, høyere sannsynlighet for senere mottak av helserelatert trygdeytelse og lavere inntekt gjennom eget arbeid.
Does medicalization of young people contribute to exclusion from education and employment?
There has been a significant increase in the flow of young people into the disability insurance program in Norway. We examine whether medicalization of the problems young people normally face may be a part of the story. We exploit geographical variation in the probability of being diagnosed with a mental health problem to analyze the effects of local «medicalization intensity» on results from primary and secondary school and on early labor market performance. Our results indicate that high medicalization intensity is associated with lower grade point averages from primary school, reduced probability of completing upper secondary education, and lower earnings in early adulthood.
Innledning
Antallet unge under 30 år som mottar uføretrygd har i løpet av de siste 10 årene blitt . En vesentlig del av denne økningen er knyttet til endret rolledeling mellom arbeidsavklaringspenger og uføretrygd, men også samlet mottak av helserelaterte trygdeytelser har økt markert blant de unge under 30 år, fra ca. 37.000 ved utgangen av 2010 til 44.500 ved utgangen av 2019. Samtidig tyder både utvalgsundersøkelser og registerdata på økende psykiske helseproblemer blant unge. Andelen skoleelever som rapporterer at de har mange psykiske plager, har økt, særlig de aller siste årene (Bakken 2019). Blant jenter i videregående skole økte andelen med «mange psykiske plager» fra 26 prosent i 2015 til 31 prosent i 2018. Blant gutter økte andelen fra 9 til 12 prosent. Helseundersøkelsene i Nord-Trøndelag viser en lignende trend. Fra den første Ung-Huntundersøkelsen i 1995-97 til den siste i 2017-19 har andelen unge mellom 13 og 19 år som rapporterer symptomer på angst og depresjon, økt fra 20,9 til 44,5 prosent for jenter og fra 10,1 til 16,5 prosent for gutter (Rangul & Kvaløy 2020).
Denne artikkelen er en del av rapporteringen fra prosjektet «Årsaker til økt tilstrømming til uføretrygd blant unge» (internt prosjektnummer 1377), utført på oppdrag fra Arbeids- og sosialdepartementet. Takk til Ragnhild Haugli Bråten, Susanna Sten-Gahmberg, Anders Imenes og en anonym konsulent for nyttige kommentarer. Rapporten er basert på administrative data tilgjengeliggjort for forskning av Statistisk sentralbyrå.
Veksten i selvrapporterte psykiske helseplager gjenspeiles også i omfanget av behandlinger innenfor helsetjenesten. Andelen unge med registrert diagnosekode for psykiske helseplager har økt betydelig de siste årene, særlig blant jenter. For 15-17-årige jenter har andelen med diagnosekode for psykiske symptomer fra primærhelsetjenesten økt fra om lag 6 til 10 prosent mellom 2008 og 2015, mens den for gutter økte fra ca. 5 til 6,5 prosent (Folkehelseinstituttet 2018).
Økt rapportering og behandling av psykiske helseproblemer kan i utgangspunktet skyldes to forhold. Det første er at det faktisk er en økning i omfanget av denne type plager. kan i så fall være knyttet til skolerelatert stress, kroppspress, og den økte betydningen av sosiale medier; se f.eks. Eriksen, Sletten, Bakken og von Soest (2017). En annen mulig forklaring er at psykiske lidelser er blitt mindre tabubelagt og at terskelen både for å fortelle om og behandle denne type problemer dermed er blitt lavere.
Oslo Economics (2019) gir en fersk oversikt over relevant litteratur på dette feltet. Det konkluderes med at det ennå verken finnes empirisk grunnlag for å fastslå om økningen i rapportering av psykiske helseplager er reell eller hvilke mekanismer som eventuelt ligger bak.
En sykdomsdiagnose kan i noen tilfeller også være inngangsbilletten til ulike former for økonomisk bistand fra samfunnet. Dette kan gjelde både den som får diagnosen selv og vedkommendes familie, skolen, og kommunen. De siste ti årene har vi også sett en markert økning i andelen unge voksne uten arbeid (Fevang, Markussen & Røed 2020). Porten inn til arbeidslivet ser ut til å ha blitt smalere, og uten tidligere arbeidserfaring er de viktigste av samfunnets inntektssikringsordninger i utgangspunktet betinget av en sykdomsdiagnose. Skillet mellom ordinær arbeidsledighet og arbeidsledighet forårsaket av helseproblemer er imidlertid høyst uklart, og det er etter hvert godt dokumentert at tilstrømning og avgang fra sykdomsbegrunnede stønader i betydelig grad påvirkes av etterspørselen etter arbeidskraft (Andersen, Markussen & Røed 2019).
I denne artikkelen reiser vi spørsmål om sykdomsfokuset alt i alt kan ha blitt for stort i forhold til ungdoms alminnelige utfordringer og problemer, og at det finnes mekanismer i samfunnet som i noen tilfeller kan lede til overdiagnostisering av psykiske plager. Artikkelen føyer seg inn i en pågående faglig debatt innenfor både medisin, psykologi og sosiologi, knyttet til mulige farer ved at stadig flere sider ved det å være menneske sykeliggjøres; se f.eks. Brinkmann (2015a), Bondevik, Madsen og Solbrække (2017), og Tveråmo, Johnsen og Meland (2019). Det er særlig to typer mekanismer det fokuseres på i denne litteraturen. Den ene er knyttet til at sykdomsdiagnoser kan være stigmatiserende og identitetsskapende (Svendsen, 2015), og dermed utvikle seg til å bli selvoppfyllende profetier. Den andre er at sykdomsdiagnoser i noen tilfeller representerer en individualisering av problemer som egentlig er kollektive, dvs. at de er knyttet til høyst reelle problemer i familie, nærmiljø, skole eller arbeidsliv, og at man ved å sykeliggjøre den som rammes unnlater å ta tak i de virkelige problemene (Brinkmann 2015b).
Hoffman (2017) benytter begrepet «medikalisering» som betegnelse på en prosess der ikke-medisinske aspekter ved dagliglivet blir gjort til . I tråd med dette bruker vi medikaliserings-begrepet for å beskrive en eventuell overdreven tilbøyelighet til å jakte på sykdomsforklaringer og diagnoser i møte med ungdoms vanskeligheter. Forskningsspørsmålet vi vil forsøke å besvare, er hvordan lokale variasjoner i tilbøyeligheten til å eksponere ungdom for utredning og behandling for psykiske helseplager påvirker hvordan det går med ungdommene. Utfallene vi primært er opptatt av, er knyttet til utdanning (grunnskolepoeng og fullføring av videregående skole), arbeid (sysselsetting og inntekt som unge voksne) og mottak av helserelaterte trygdeytelser (arbeidsavklaringspenger eller uføretrygd).
Innenfor samfunnsforskningen vokste interessen for medikalisering som fenomen fram på 1960- og 70-tallet (Bondevik mfl. 2017), men har ifølge Madsen (2017) i løpet av noen tiår beveget seg fra å være en marginal del av den medisinske sosiologien til å bli inkorporert i dagligtalen.
For å identifisere eventuelle årsakssammenhenger utnytter vi (uforklart) variasjon mellom kommuner i andelen av ungdommer under 19 år som tilordnes en diagnose for et psykisk helseproblem og/eller som henvises til barne- og ungdomspsykiatrien eller annen psykologisk spesialisthelsetjeneste. Litt forenklet går denne strategien ut på å sammenligne utfall i skole og arbeidsliv for ungdom som vokser opp i kommuner med ulik sannsynlighet for på denne måten å bli registrert med en psykisk lidelse, kontrollert for den sosioøkonomiske sammensetningen av befolkningen. Vi tolker da sannsynligheten for å bli registrert med en psykisk lidelse som en indikator for «medikaliseringskulturen» i kommunen, dvs. at den også vil kunne fange opp geografiske variasjoner i tilbøyeligheten til å anse barn og ungdoms problemer som sykdomsrelatert mer generelt, og at disse variasjonene i sin tur kan påvirke andre lokale aktørers atferd, slik som familier, skoler, potensielle arbeidsgivere og NAV-kontorer. Det virker også sannsynlig at sosiale interaksjonseffekter har betydning for utfallene vi studerer her (Markussen & Røed 2015), ved at faktorer som påvirker behandlingstilbøyelighet i omgangskretsen også kan ha effekt på egne utfall, enten direkte eller via såkalte «peer-effekter». Vår forståelse av årsakssammenheng vil derfor ha en videre tolkning enn som individuelle effekter av å bli diagnostisert, og eventuelt behandlet, for en psykisk lidelse.
Våre analyser tyder på at det er signifikante forskjeller mellom kommuner i sannsynligheten for å bli diagnostisert med en psykisk lidelse, og at disse forskjellene ikke fullt ut kan forklares av observerte forskjeller i sammensetning av barne- og ungdomsgruppene. Effektanalysene indikerer dernest at ungdom som vokser opp i kommuner der det er høy sannsynlighet for å få en slik diagnose, oppnår dårligere resultater i skole og arbeidsliv enn ungdom som vokser opp i kommuner der denne sannsynligheten er lav, alt annet likt. Dette kan være en indikasjon på at «sykdomsfokus» i en del tilfeller gjør mer skade enn gavn. Det er imidlertid viktig å understreke at våre funn ikke kan tolkes i retning av at diagnostisering og behandling av psykiske lidelser generelt sett er skadelig. I den grad effektene vi estimerer oppstår direkte via egen sannsynlighet for å bli utredet/behandlet for psykiske lidelser, er det effekter for de marginale tilfellene vi identifiserer, dvs. for ungdom som har symptomer på psykiske helseproblemer der det ikke er opplagt om det er ønskelig med diagnose og behandling eller ikke. Litt forenklet kan vi tenke oss at barn og ungdom kan deles inn i tre grupper: i) De som ikke har noen symptomer på psykiske plager, og som dermed heller ikke vil få en slik diagnose uansett hvor de bor, ii) De som har svært alvorlige symptomer, og som vil bli diagnostisert med en psykisk lidelse uavhengig av bosted, og iii) De som har symptomer i grenselandet for eventuelt behandlingsbehov, og som vil bli fanget opp med en slik diagnose i noen kommuner, men ikke i andre. Det er da kun den tredje gruppen vi kan identifisere effekter for.
Det er også grunn til å understreke at våre resultater er beheftet med usikkerhet. Dataene som er tilgjengelige på dette området, er i sin natur ikke-eksperimentelle, og vil dermed alltid kunne inneholde elementer av uobservert seleksjon og spuriøs samvariasjon. Det innebærer at vi må være forsiktig med å tolke statistiske sammenhenger som årsakssammenhenger. Det er vanskelig å se for seg kontrollerte eksperimenter som kan gi troverdig kunnskap om virkninger av eventuelle «medikaliseringstrender» i samfunnet. I fravær av data som tilfredsstiller denne «gullstandarden» innenfor effektforskning, mener vi derfor det er gode argumenter for å søke å utnytte de kilder til eksperimentlignende variasjon man kan finne i ikke-eksperimentelle data. Prisen å betale er naturlig nok at usikkerheten er større og at ingen enkeltstudie kan tilby noen udiskutabel fasit. Kunnskap og forståelse må bygges gjennom et mangfold av forskningsstrategier og identifikasjonsgrunnlag.
Data og deskriptiv statistikk
Datagrunnlaget for vår analyse er koblede og avidentifiserte administrative registerdata som dekker bosatte i Norge, med opplysninger om utdanning, yrkesinntekt og trygd, samt diagnoseopplysninger fra spesialisthelsetjenesten (Norsk Pasientregister) og primærhelsetjenesten (refusjonsdata, KUHR). Fra Norsk Pasientregister benytter vi også opplysninger om utredning/behandling innenfor barne- og ungdomspsykiatrien (og annen psykologisk spesialisthelsetjeneste) uten eksplisitt tilhørende medisinsk diagnose. I det følgende definerer vi at alle som har fått en psykisk diagnose (i Norsk Pasientregister eller KUHR) eller som har blitt utredet innenfor barn- og ungdomspsykiatrien, er diagnostisert med et psykisk helseproblem.
Vi fokuserer på diagnostisering av psykiske helseproblemer i alderen 12-18 år. Diagnosedataene vi har tilgang til for den relevante aldersgruppen dekker personer født i perioden 1990-97 med opplysninger om konsultasjoner og eventuelle sykdomsdiagnoser for perioden 2008-2017. Det betyr at det bare er personer født i 1996 og 1997 som kan følges gjennom hele 12-18-års-perioden. Utfallene vi ønsker å studere, kan i våre data måles fram tom. 2017. Dette innebærer at personer født i 1996-1997 bare kan følges fram til de er 20-21 år. For utfall som måles ved høyere alder enn dette (arbeid, utdanning, trygd), må vi derfor ta i bruk kohorter født tidligere, selv om vi da ikke har fullstendige opplysninger om eventuelle diagnoser registrert før fylte 18 år. Datastrukturen er nærmere beskrevet i Tabell 1.
Tabell 1 Datastruktur. Observasjonsår etter fødselskohort og alder.
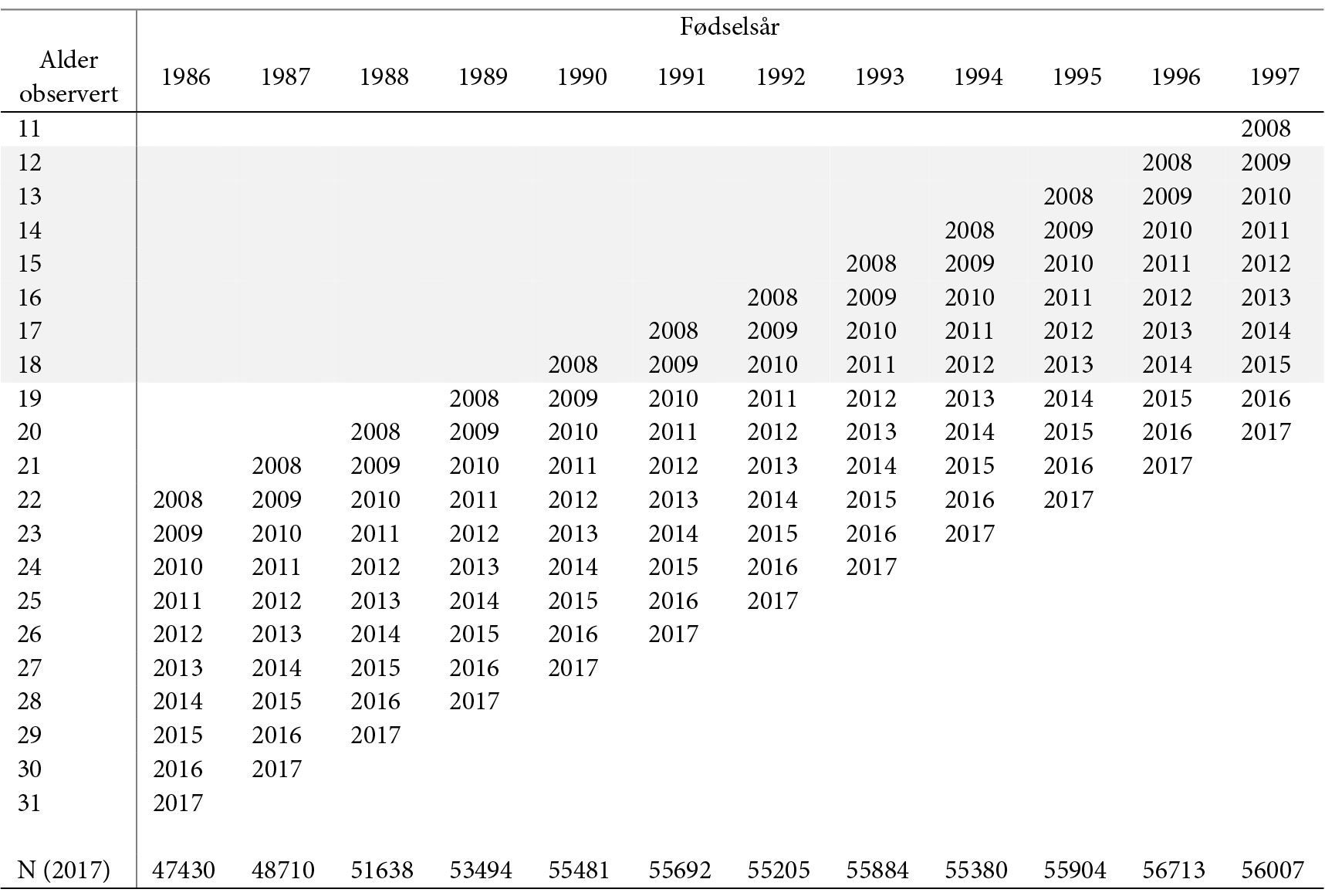
Note: Det skraverte området indikerer perioden for registrering av diagnoseopplysninger for personer i aldersgruppen 12-18 år.
I de to kohortene vi kan følge gjennom hele 12-18-års-perioden (personer født i 1996 og 1997), har nesten 1 av 3 ungdommer blitt registrert med et psykisk helseproblem innen året de fyller 18; se Tabell 2. Nær 1 av 5 har minst én registrering i Barne- og ungdomspsykiatrien (BUP). De hyppigst forekommende diagnosene er knyttet til atferds- og personlighetsforstyrrelser, angst og depresjon.
Tabell 2. Diagnostisering av psykiske lidelser i primær – eller spesialisthelsetjenesten 12-18 år. For personer født i 1996 og 1997. Andeler av alle i kohorten.
|
|
Alle |
Gutter |
Jenter |
|
Konsultasjon/diagnose psykisk lidelse |
0,318 |
0,299 |
0,337 |
|
Minst en konsultasjon/diagnose hos: Barne- og ungdoms-psykiatrien (BUP) |
0,190 |
0,181 |
0,199 |
|
Annen psykologspesialist |
0,022 |
0,019 |
0,025 |
|
Minst en registrering av følgende diagnoser, satt av fastlege eller spesialist-helsetjeneste: Atferds- og personlighetsforstyrrelser |
0,204 |
0,210 |
0,198 |
|
Angst og depresjon |
0,165 |
0,115 |
0,217 |
|
Psykisk lidelse knyttet til rusproblemer |
0,020 |
0,022 |
0,017 |
|
Organiske lidelser |
0,030 |
0,034 |
0,025 |
|
Psykisk utviklingshemming |
0,019 |
0,021 |
0,018 |
|
Registrering uten diagnose |
0,018 |
0,017 |
0,016 |
|
N (antall personer) |
114 939 |
59 146 |
55 793 |
Endringer over tid i omfanget av diagnoser for psykiske helseplager
Figur 1 viser andelene av barn og unge som ved ulike aldre har fått en diagnose for et psykisk helseproblem, og hvordan disse andelene har endret seg over tid siden 2008. Denne figuren viser altså de årlige andelene med registrering av psykiske helseproblemer – og ikke (som i Tabell 1) andelene som har blitt registrert minst en gang innen den aktuelle alderen. For både jenter og gutter ser vi klare tegn på økt registrering av psykiske helseplager over tid, og økningen er mest markert for jenter. Det er for øvrig en påfallende forskjell mellom jenter og gutter ved at tilbøyeligheten til å få en diagnose for et psykisk helseproblem i noen grad faller med alder for gutter, mens den for jenter øker med alder.
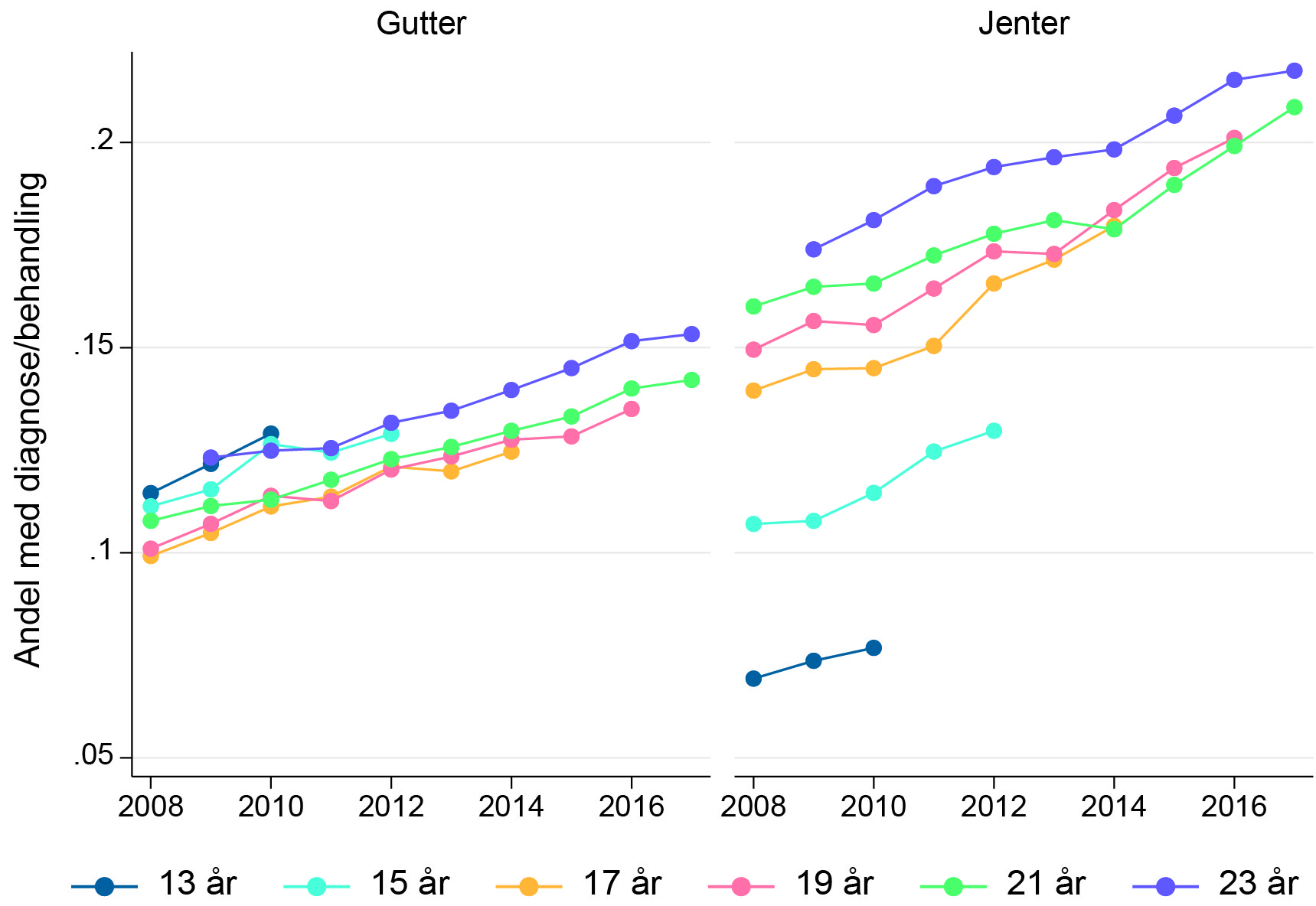
Note: Datapunktene viser andelen i hver aldersgruppe som i løpet av det enkelte år registreres med et psykisk helseproblem, enten i form av en diagnose for psykiske helseplager hos primærlege eller spesialist eller en konsultasjon i barne- og ungdomspsykiatrien. Observasjonene er basert på tilgjengelige kombinasjoner av alder og år i våre data; jfr. Tabell 1.
Det er en tydelig sosial gradient i registreringen av psykiske helseproblemer. For å illustrere dette nærmere har vi delt alle barn og unge inn i 20 like store grupper (vigintiler), basert på foreldrenes rang i sin generasjons . Figur 2 viser andelen registrert med en psykisk helseplage for hver alder og for hver gruppe. Sannsynligheten for å være registrert med et psykisk helseproblem faller markert med foreldrenes inntektsrang, og den er typisk mer enn dobbelt så høy for barn av foreldre nederst i inntektsfordeling som for barn av foreldre som befinner seg i toppen av fordelingen. Denne sammenhengen er også bemerkelsesverdig stabil på tvers av aldersgrupper. Betydningen av familiebakgrunn viser ingen tegn til å forsvinne ved overgang til voksenlivet.
Foreldrenes inntektsrang er målt ved å summere foreldrenes yrkesinntekter (målt i faste kroner) da de var 34-37 år gamle.
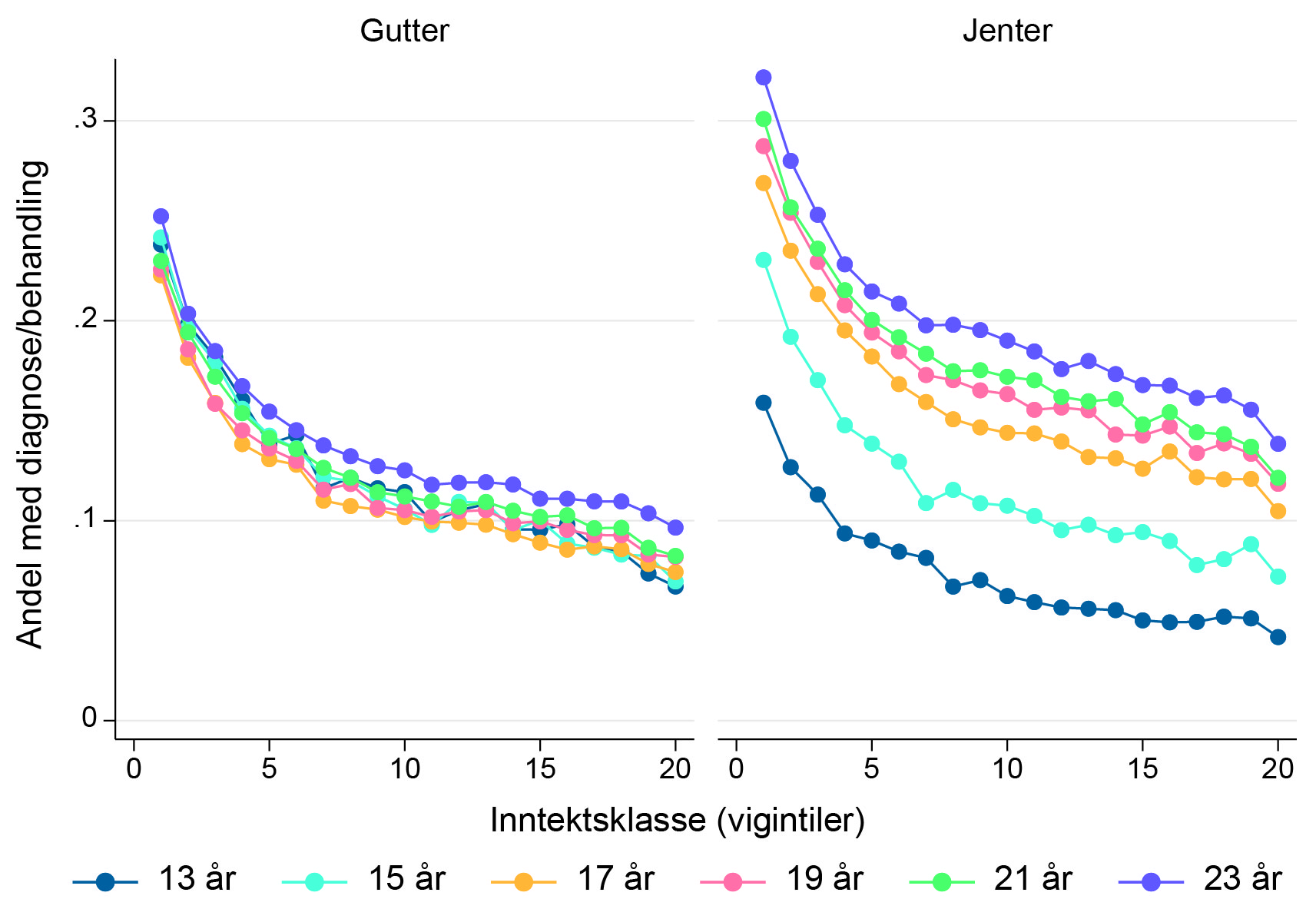
Note: Datapunktene viser andelen i hver aldersgruppe som årlig registreres med et psykisk helseproblem, fordelt etter foreldrenes inntektsrang. Foreldres inntekstrang er basert på summen av mors og fars yrkesinntekt (målt i faste kroner) da de var 34-37 år gamle, og delt inn i vigintiler (20 grupper med 5% av populasjonen i hver gruppe, gruppert fra laveste til høyeste rang). Observasjonene er basert på alle tilgjengelige fødselskohorter for hver aldersgruppe i våre data, og viser gjennomsnittlige andeler for de årene vi har observasjoner for; jfr. Tabell 1.
Variasjon i diagnosepraksis mellom kommuner
Sannsynligheten for å bli registrert med et psykisk helseproblem varierer i betydelig grad mellom ulike kommuner. Dette kan skyldes minst to ulike mekanismer. Den første er at det er variasjon i omfanget av psykiske lidelser blant barn og unge i ulike kommuner, dvs. at det er de individuelle behovene for behandling som varierer. Det andre er at det er forskjeller i diagnosepraksis mellom leger i ulike kommuner og/eller variasjoner i behandlingstilbudet.
Det virker rimelig å anta at legers tilbøyelighet til å tilordne diagnose for psykiske helseproblemer og/eller til å henvise ungdom til barne- og ungdomspsykiatrien kan påvirkes av lokale «kulturforskjeller» knyttet til synet på psykiske lidelser, på hvor terskelen for behandlingsbehov befinner seg, eller på virkningen av slik behandling. Det er ikke opplagt at kommune er det mest relevante geografiske nivå for identifikasjon og analyse av slike lokale variasjoner. En inndeling etter kommune framstår likevel som naturlig i denne sammenheng, både fordi kommunene sannsynligvis spiller en viktig rolle for tilstrømning til barne- og ungdomspsykiatrien gjennom organisering av primærhelsetjeneste, skolehelsetjeneste og barnevern, og fordi de utgjør en rimelig stabil oppdeling av landet i områder av en størrelse som muliggjør meningsfull identifikasjon av lokale medikaliseringskulturer.
Det er eventuelle forskjeller i omfanget av psykiske diagnoser, gitt behov, som kan benyttes til å identifisere graden av lokal medikalisering. Vår forskningsstrategi er derfor avhengig av at det faktisk er en del variasjon i diagnosepraksis, også kontrollert for forskjeller i behov. For å undersøke dette nærmere må vi først danne oss et bilde av variasjonen i behov. Vi tar da utgangspunkt i personer født mellom 1994 og 1997 og undersøker hvordan utfallet «har fått en diagnose for psykisk sykdom en eller annen gang i alderen 12-18 år » samvarierer med observerte . Kjennetegnene vi benytter til dette formålet, er indikatorer for alle mulige kombinasjoner av fødselsår, kjønn, innvandrerstatus (indikatorer for å være født i, eller ha foreldre fra, henholdsvis annet vestlig land, Øst-Europa, eller et utviklingsland) og familiebakgrunn – det siste representert ved 100 dummyvariabler som angir foreldrenes persentil i sin generasjons (nasjonale) yrkesinntektsfordeling. I alt gir dette opphav til 3200 indikatorvariabler – eller «celler». På grunnlag av observert diagnosehyppighet i hver av disse cellene viser Figur 3 kumulative fordelingsfunksjoner for predikerte diagnosesannsynligheter for alle ungdommer født mellom 1994 og 1997. Vi ser at de predikerte sannsynlighetene varierer mellom om lag 15 og 55 %. Andelen med predikert sannsynlighet mindre enn eller lik tallene på den horisontale aksen kan avleses direkte på den vertikale aksen. For eksempel ser vi at 40 % av jentene har en predikert diagnosesannsynlighet som er lavere enn ca. 28 %, mens 40 % av guttene har en diagnosesannsynlighet lavere enn 24 %.
Merk at det kun er 1996- og 1997-kullene som kan observeres i hele dette aldersintervallet. 1995-kullet observeres fra de er 13 år, og 1994-kullet fra de er 14.
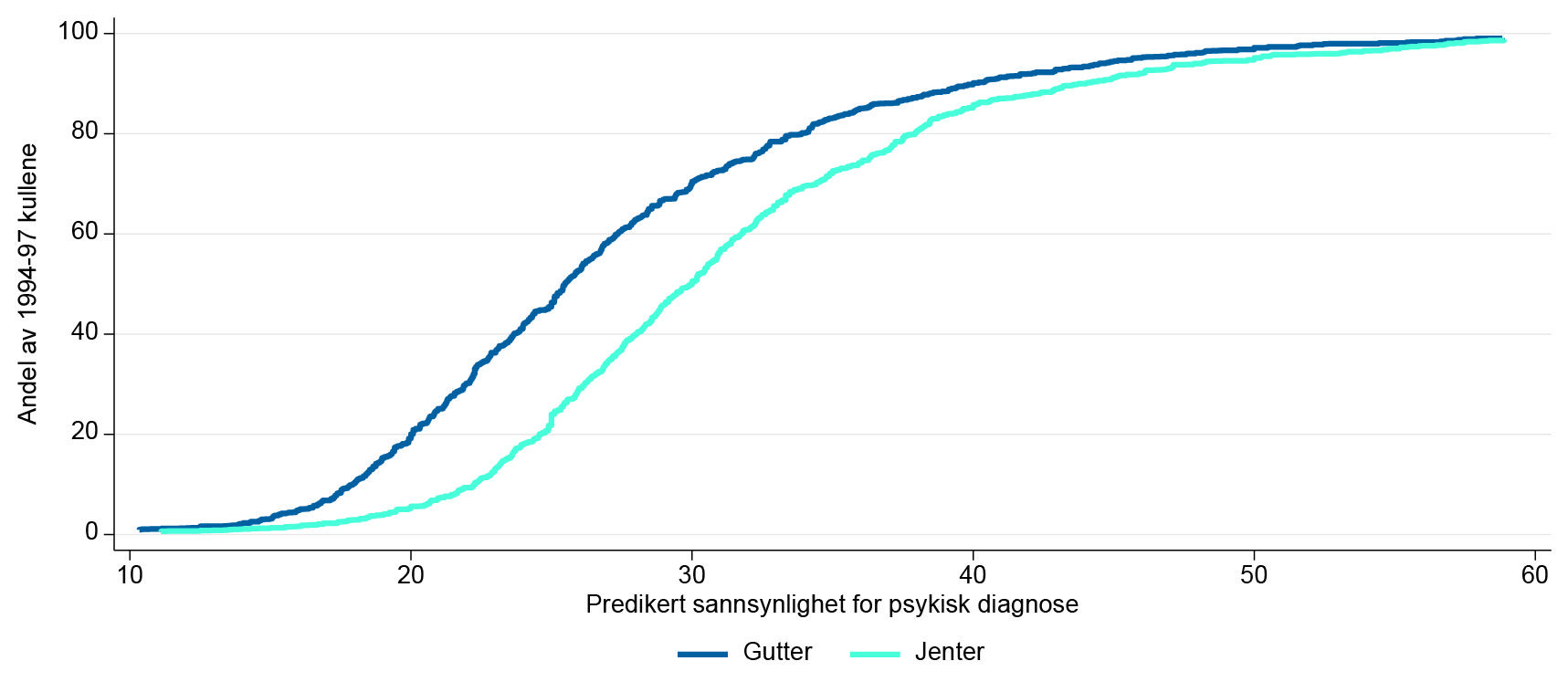
Note: Fordelingen er basert på observerte andeler i 3200 ulike celler, definert ved kjønn, fødselsår, nasjonalitet og familiebakgrunn. Beregnet på basis av kohorter født 1994-97.
Figur 4 viser så hvordan vi kan bruke de individuelle prediksjonene til å anslå behovet for barne- og ungdomspsykiatrisk behandling i de enkelte kommunene, her illustrert for alle kommuner med minst 1000 ungdommer i den aktuelle aldersgruppen. De blå sirklene indikerer de predikerte andelene for hver av disse kommunene, og størrelsen på hver sirkel er proporsjonal med antallet ungdommer i kommunen. Vi ser at prediksjonene varierer fra rundt 26 prosent av ungdommene i kommuner som Bærum, Oppegård og Asker, til nærmere 32 prosent i Alta og Ringsaker. Rundt disse prediksjonene vil det være mye tilfeldig variasjon, og de blå søylene representerer 95 prosent konfidensintervaller for denne variasjonen. Så lenge de observerte andelene ligger innenfor de blå feltene, er det dermed ingen overbevisende evidens i retning av at en kommune har høyere eller lavere andel med psykisk diagnose enn det som kan forventes ut fra den sosioøkonomiske sammensetningen av befolkningen. De gule sirklene viser så de faktiske andelene observert i våre data. Vi ser at noen kommuner da har vesentlig høyere eller lavere andel unge med psykisk diagnose i alderen 12-18 år enn det befolkningssammensetningen skulle tilsi. Disse avvikene (differansen mellom faktisk og predikert andel) er nærmere beskrevet i Figur 5, med kommunene sortert etter størrelsen på avviket. Selv om mye av variasjonen kommunene imellom er forårsaket av ulikhet i befolkningssammensetning, gjenstår det en betydelig variasjon som ikke uten videre kan forklares på denne måten. Alt i alt finner vi at de faktiske andelene er signifikant forskjellige fra de predikerte (på 5% nivå) i 122 av 421 kommuner (28,9 %).
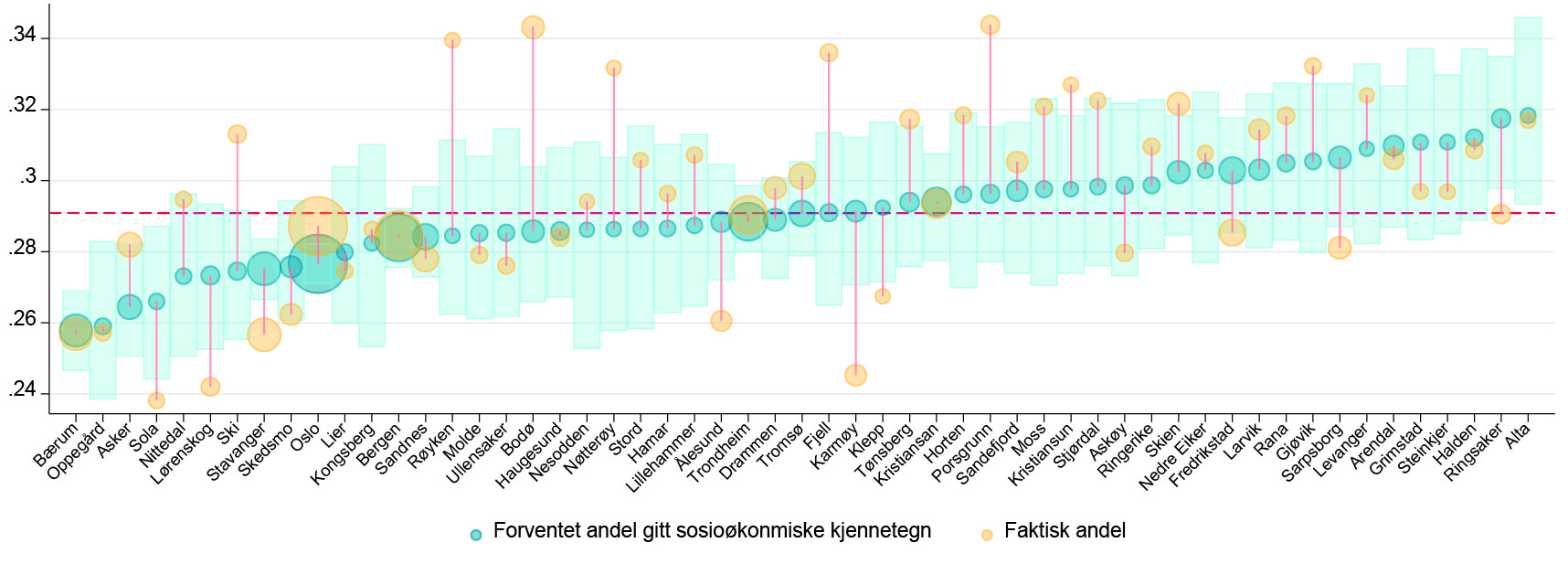
Note: Predikerte diagnoseandeler for hver kommune er basert på observerte andeler i 3200 ulike celler, definert ved kjønn, fødselsår, nasjonalitet og familiebakgrunn. Beregnet på basis av kohorter født 1994-97. Størrelsen på de ulike sirklene er proporsjonal med antallet ungdommer i hver kommune, og de blå søylene indikerer 95% konfidensintervaller. I figuren har vi inkludert alle kommuner med minst 1000 ungdommer i den aktuelle aldersgruppen.
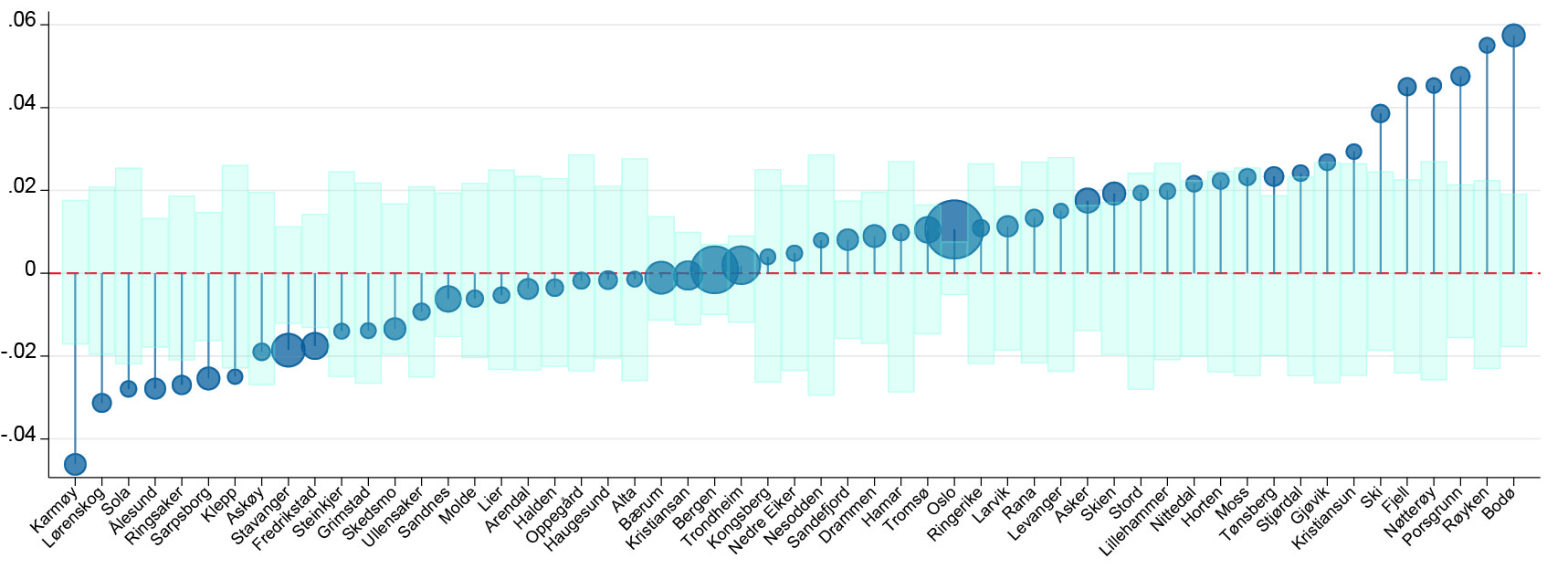
Note: Figuren viser differansen mellom faktisk og predikert diagnoseandel i Figur 4, og kommunene er sortert langs den horisontale aksen etter størrelsen på denne differansen (kommuner med størst negativt avvik til venstre). De blå søylene markerer 95% konfidensintervall for avviket mellom predikert og faktisk andel. Se også note til Figur 4.
Et spørsmål som melder seg når vi skal analysere mulige effekter av lokal diagnosepraksis, er om de lokale avvikene mellom faktisk og predikert andel med psykisk diagnose samvarierer med andre kjennetegn ved kommunene som i seg selv kan tenkes å påvirke de utfallene vi er interessert i å analysere, og som ikke har å gjøre med eventuelle forskjeller i diagnosepraksis. I tabell 3 viser vi resultater fra en regresjonsanalyse der vi har brukt det kommunale avviket (differansen mellom faktisk og predikert andel med psykisk diagnose) som avhengig variabel, og en del kjennetegn ved kommunene som forklaringsvariabler, dvs. sysselsettingsrate, gjennomsnittlig utdanningsnivå, gjennomsnittlig inntektsrang og innvandrerandeler. For å unngå omvendt kausalitet er alle disse kjennetegnene målt på basis av den voksne befolkningen i kommunen, dvs. personer i aldersgruppen 30-60 år.
Vi finner indikasjoner på noe mindre intensitet i diagnostisering av psykiske lidelser i kommuner med høy sysselsetting, og noe større intensitet i kommuner med høyt gjennomsnittlig utdanningsnivå. Den sosioøkonomiske sammensetningen av den voksne befolkningen for øvrig ser ikke ut til å ha betydning (vel og merke etter at vi har kontrollert for de unges egne foreldres inntektsrang).
Tabell 3. Regresjonsanalyse. Avhengig variabel: Forskjell mellom faktisk og predikert andel med diagnose for psykisk sykdom senest det kalenderåret personer fyller 18 år
|
Egenskaper ved den voksne befolkningen (30-60 år) i kommunen |
|
|
Sysselsettingsrate |
-0,146** |
|
Gjennomsnittlig utdanningslengde ut over grunnskole |
0,014** |
|
Gjennomsnittsrang i den nasjonale kjønns- og aldersspesifikke yrkesinntektsfordelingen |
0,0004 |
|
Andel innvandrere fra utviklingsland |
0,089 |
|
Andel innvandrere fra Vest-Europa, Nord-Amerika, Oceania |
-0,024 |
|
Andel innvandrere fra Øst-Europa |
-0,010 |
|
Log (innbyggertall) |
0,000 |
|
Konstantledd |
0,059 |
|
R-kvadrert |
0,042 |
|
N |
421 |
|
F-test (p-verdi) |
3,28 |
Note: Tabellen viser estimerte koeffisienter fra vektet regresjon (med kommunestørrelse som vekter), med standardfeil i parentes. */**/*** indikerer statistisk signifikans på 10/5/1% nivå.
Lokal diagnosepraksis og barnas utfall i skole og arbeidsliv
Vi skal nå undersøke hvordan kommunenes diagnosepraksis overfor barn og ungdom påvirker senere utfall knyttet til utdanning, arbeid og trygd. La yi være et av disse utfallene, målt for en person i. For å studere effekter av kommunens diagnosepraksis for person i trenger vi en indikator som ikke er påvirket av om denne personen selv hadde en psykisk diagnose eller ikke. Dette betyr at en kommunespesifikk indikator for diagnosepraksis må baseres på den observerte diagnosepraksisen for andre innbyggere i kommunen, kontrollert for befolkningssammensetningen.
Konstruksjon av indikator for diagnosepraksis i kommunen
For å etablere et best mulig mål på den kommunale tilbøyeligheten til å tilordne ungdom diagnoser for psykiske helseproblemer tar vi utgangspunkt i registreringene av slike diagnoser for alle unge mellom 12 og 18 år, justert for den sosioøkonomiske sammensetningen av .
Hele analysen beskrevet i dette avsnittet er også blitt gjennomført med et noe snevrere mål på medikalisering, der vi kun har benyttet utredning/behandling innenfor spesialisthelsetjenesten (og altså sett bort fra tilfeller der diagnoser kun er gitt av primærhelsetjenesten). Resultatene viste seg å være svært like dem vi presenterer nedenfor.
Vi starter med en regresjonsanalyse med forklaringsvariabler tilsvarende dem vi benyttet som grunnlag for de individuelle prediksjonene i Figur 3. For å utnytte datagrunnlaget så godt som mulig – og dermed redusere den statistiske usikkerheten – inkluderer vi alle som er født i perioden 1990-1997, samtidig som vi kontrollerer fullt ut for det forhold at ulike fødselskohorter da blir observert ved litt ulike aldre. Modellen kan beskrives som følger:

der PSYKtsrni er en variabel som antar verdien 1 dersom individ i fikk en diagnose for psykisk helseplage (eller var til behandling i barne- og ungdomspsykiatrien) senest det kalenderåret vedkommende fylte 18 år, og null ellers. Parameteren λtsrn er en såkalt fast effekt for alle kombinasjoner av fødselsår (t), kjønn (s), foreldrenes inntektsrang i den nasjonale yrkesinntektsfordelingen (r) og nasjonalitet (n), det siste inndelt i fire hovedgrupper (norskfødt, innvandret fra annet vestlig land, innvandret fra Øst-Europa eller innvandret fra utviklingsland). ςi er et restledd.
For hver kombinasjon av fødselsår, kjønn, nasjonalitet og familiebakgrunn vil modell (1) gi oss en predikert sannsynlighet for å ha fått en psykisk diagnose innen (senest) året vedkommende fyller 18. For hver person kan vi så beregne avviket mellom faktisk og predikert diagnose-utfall:
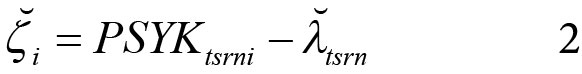
Siden prediksjonene i dette tilfellet alltid vil ligge mellom 0 og 1, vil en person som faktisk fikk en diagnose alltid bli tilordnet et positivt residual, og dette positive residualet vil være større desto lavere den predikerte sannsynligheten var for å bli behandlet. En person som ikke fikk noen diagnose vil ha et negativt residual, og tallverdien på dette residualet vil være større desto høyere sannsynlighet vedkommende hadde for å bli behandlet. Ved å summere disse residualene på kommunenivå (k) kan vi dermed få en indikator for hvor mye høyere (eller lavere) sannsynligheten er for å få en diagnose i kommunen enn det den sosioøkonomiske sammensetningen av barne- og ungdomsgruppen skulle tilsi. Et naturlig mål på kommunens diagnosepraksis kan derfor være gjennomsnittlig predikert residual for kommunens egne ungdommer:
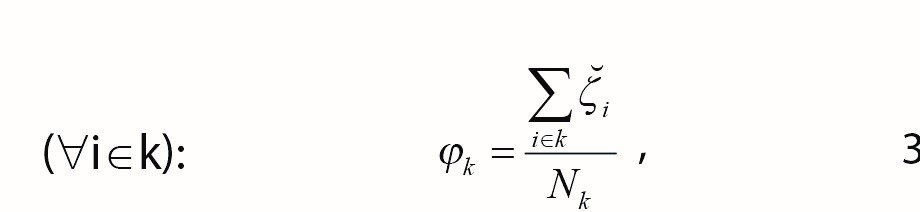
der Nk er antallet ungdommer i kommunen.
Et problem med ligning (3) er at vi i noen tilfeller har brukt ungdom i selv til å beregne diagnosetilbøyeligheten i egen kommune. Dermed oppstår det en fare for at indikatoren blir korrelert med restleddet i ligning (1). Dette kan vi løse ved å justere indikatoren, slik at person i’s bidrag fjernes. Indikatoren vi da ender opp med blir personspesifikk:
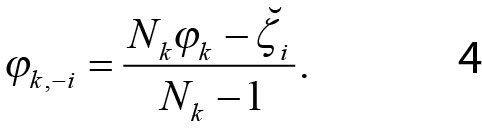
Tallverdien til denne indikatoren har ikke noen intuitivt appellerende tolkning. I effektanalysene velger vi derfor å standardisere den, slik at indikatoren vi faktisk bruker er gitt ved
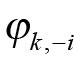
fratrukket sitt gjennomsnitt og dividert med sitt standardavvik, med betegnelsen
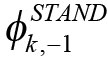
Estimerte effekter av kommunal diagnosepraksis
For å undersøke hvordan kommunens diagnosepraksis påvirker utfall knyttet til skole, trygd og arbeid, setter vi opp regresjonsmodeller av følgende type:
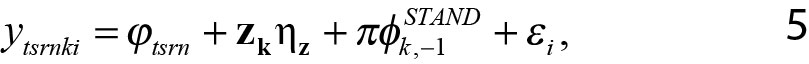
der vektoren zk inneholder relevante kommunekjennetegn, representert ved de samme variablene som ble benyttet i regresjonen som grunnlag for resultatene presentert i Tabell 3 (sysselsettingsrate, gjennomsnittlig utdanningsnivå og inntektsrang, innvandrerandeler og kommunestørrelse), i tillegg er Ɛi et restledd. Grunnen til at vi kontrollerer for disse variablene her, er at disse faktorene kan tenkes å ha betydning for arbeidsmarkeds- og utdanningsutfall også for de unge, samtidig som vi alt har sett indikasjoner på at de i noen grad også er korrelert med kommunal diagnosepraksis.
En eventuell korrelasjon mellom diagnosepraksis og situasjonen på arbeidsmarkedet er i denne sammenheng en særlig problematisk kilde til spuriøs sammenheng. Vi har all grunn til å tro at manglende jobbmuligheter kan tenkes å være en kilde til at hjelpeapparatet (både knyttet til NAV og til det lokale helsevesenet) i større grad tolker arbeidsledighet som uttrykk for et helseproblem, ettersom dette i en del tilfeller vil være en betingelse for varig inntektssikring. Dette kan i neste omgang bidra til å skape en lokal medikaliseringskultur, der vanskeligheter i skole og arbeidsliv mer generelt har lett for å bli tolket i et sykdomsperspektiv. Dermed kan det oppstå en uobservert korrelasjon mellom sysselsettingsmuligheter og lokal diagnosepraksis. Ettersom sysselsettingsraten blant voksne kan være en nokså imperfekt indikator for lokale jobbmuligheter for ungdom, vil vi i noen modellspesifikasjoner også kontrollere for arbeidsmarkedsregion. Inndelingen i regioner bygger på Bhuller (2009), som deler landet inn i 46 pendlerregioner. Ved å kontrollere for regionfaste effekter utelukker vi at vår indeks for kommunal diagnosepraksis fanger opp virkninger av sysselsettingsmuligheter, ettersom disse vil være felles innenfor hver pendlerregion. Samtidig risikerer vi å miste noe av identifikasjonsgrunnlaget for å estimere den effekten vi primært er interessert i, ettersom vi da kun kan utnytte variasjon mellom kommuner innenfor hver pendlerregion.
Før vi studerer effekten av diagnosepraksis på ulike utdannings- og arbeidsmarkedsutfall undersøker vi sammenhengen mellom kommunal diagnosepraksis og sannsynlighet for selv å få en diagnose for psykisk sykdom; dvs. at utfallet i ligning (5) er en indikator for egen psykisk diagnose før fylte 18 år. Vi benytter da kun kohortene født 1994-97, ettersom eventuell behandling for disse kan observeres mesteparten av ungdomstiden. Resultatet er gjengitt i Tabell 4. Vi ser at en økning i indikatoren for kommunal diagnosepraksis med ett standardavvik anslås å øke sannsynligheten for selv å få en diagnose med mellom 2 og 3 prosentpoeng.
Tabell 4. Estimert effekt av kommunal diagnosepraksis på sannsynlighet selv å få en diagnose for psykisk sykdom senest det kalenderåret personer fyller 18 år
|
Alle |
Gutter |
Jenter |
||||
|
Kommunal diagnosepraksis |
0,026*** |
0,023*** |
0,024*** |
0,021*** |
0,029*** |
0,024*** |
|
Regionfaste effekter |
Nei |
Ja |
Nei |
Ja |
Nei |
Ja |
|
R-kvadrert justert |
0,049 |
0,049 |
0,049 |
0,050 |
0,044 |
0,044 |
|
N |
227 016 |
116 763 |
110 253 |
|||
|
Gjennomsnittlig utfall |
0,294 |
0,274 |
0,315 |
|||
Note: Regresjonen er basert på ligning (5), med indikator for egen diagnose som utfall. Alle regresjonsmodeller inneholder kontroller for kommunekjennetegn. De rapporterte koeffisientene viser den estimerte effekten av ett standardavviks økning i indeksen for kommunal diagnosepraksis, beregnet på basis av ligning (4). Standardfeil (clustret på kommune) er rapport i parenteser. */**/*** indikerer statistisk signifikans på 10/5/1% nivå.
Vi fokuserer videre på følgende utfall:
- Antall grunnskolepoeng, målt ved alder 16 (basert på kohortene født 1994-1997).
- Fullføring av videregående opplæring, målt ved alder 21 (basert på kohortene født 1994-1996).
- Mottak av helserelatert trygdeytelse, målt ved alder 24 (basert på kohortene født 1991-1993).
- Yrkesinntekt, målt ved alder 28 (basert på kohortene født 1986-1988).
- Sysselsetting, målt ved alder 28, definert som årlig yrkesinntekt over 200.000 kroner (2G) (basert på kohortene født 1986-1988).
Valget av kohorter som benyttes i hver av disse analysene, er gjort på grunnlag av de begrensningene som ligger i muligheten til å observere de ulike kohortene ved ulike aldre; jfr. Tabell 1. For utfall som måles ved ung alder kan vi benytte yngre fødselskohorter, med den fordel at deres oppvekst korresponder med den tidsperioden som har vært benyttet til å estimere kommunal diagnosepraksis. For utfall som måles ved høyere alder (spesielt yrkesinntekt og sysselsetting), må vi leve med at deres ungdomstid ligger forut for perioden benyttet til å estimere diagnosepraksis. Det innebærer at vår indikator for diagnosepraksis er basert på en tilleggsforutsetning (som ikke kan etterprøves) om at denne har vært stabil over tid.
Tabell 5. Estimerte effekter av kommunal diagnosepraksis
|
|
Alle |
Gutter |
Jenter |
|||
|
I |
II |
III |
IV |
V |
VI |
|
|
A. Effekt på antall grunnskole-poeng |
-0,199*** |
-0,212*** |
-0,176*** |
-0,179*** |
-0,223*** |
-0,249*** |
|
R-kvadrert justert |
0,135 |
0,138 |
0,105 |
0,108 |
0,097 |
0,101 |
|
N (1994-97) |
227 655 |
117 056 |
110 483 |
|||
|
Gjennomsnittlig utfall |
38,91 |
36,83 |
41,11 |
|||
|
B. Effekt på sannsynlighet for å ha fullført vid. oppl. ved alder 21 |
-0,016*** |
-0,008*** |
-0,017*** |
-0,008*** |
-0,016*** |
-0,009*** |
|
R-kvadrert justert |
0,082 |
0,085 |
0,075 |
0,080 |
0,070 |
0,073 |
|
N (1994-96) |
169 161 |
87 122 |
81 954 |
|||
|
Gjennomsnittlig utfall |
0,747 |
0,705 |
0,792 |
|||
|
C. Effekt på sannsynlighet for mottak av AAP eller uføretrygd ved alder 24 |
0,008*** |
0,006*** |
0,007*** |
0,006* |
0,009*** |
0,006** |
|
R-kvadrert justert |
0,044 |
0,045 |
0,042 |
0,043 |
0,044 |
0,046 |
|
N (1991-93) |
166 913 |
86 200 |
80 713 |
|||
|
Gjennomsnittlig utfall |
0,089 |
0,083 |
0,095 |
|||
|
D. Effekt på yrkesinntekt ved alder 28 (NOK) |
-6 354*** |
-3 663*** |
-9 054*** |
-5 338*** |
-3 495*** |
-1 866** |
|
R-kvadrert justert |
0,084 |
0,086 |
0,046 |
0,052 |
0,063 |
0,064 |
|
N (1986-88) |
149 349 |
76 831 |
72 518 |
|||
|
Gjennomsnittlig utfall |
NOK 370 882 |
NOK 414 325 |
NOK 324 856 |
|||
|
E. Effekt på sysselsetting ved alder 28 |
-0,010*** |
-0,006*** |
-0,012*** |
-0,008*** |
-0,008*** |
-0,005** |
|
R-kvadrert justert |
0,042 |
0,043 |
0,038 |
0,040 |
0,040 |
0,041 |
|
N (1986-88) |
149 901 |
77 093 |
72 808 |
|||
|
Gjennomsnittlig utfall |
0,760 |
0,783 |
0,737 |
|||
|
Regionfaste effekter |
Nei |
Ja |
Nei |
Ja |
Nei |
Ja |
Note: Alle regresjonsmodeller er basert på ligning (5) og inneholder indikator-variabler for alle mulige kombinasjoner av fødselsår, kjønn, nasjonalitet og foreldres inntekstrang, samt kontroller for kommunekjennetegn. Modellene i kolonnene II, IV og VI inneholder i tillegg indikatorvariabler for 46 pendlerregioner. De rapporterte koeffisientene viser de estimerte effektene av ett standardavviks økning i indeksen for kommunal diagnosepraksis, beregnet på basis av ligning (4). N angir antallet observasjoner i hver regresjon, og årstallene i parentes angir hvilke fødselskohorter som er benyttet. Standardfeil (clustret på kommune) er rapport i parenteser. */**/*** indikerer statistisk signifikans på 10/5/1% nivå.
Estimeringsresultatene er presentert i Tabell 5. Panel A gjengir estimatene for grunnskolepoeng. Vi finner at større tilbøyelighet til å gi ungdom diagnose for psykiske helseplager gir opphav til noe dårligere skoleresultater både for gutter og jenter. En økning i indeksen for kommunal diagnosepraksis med ett standardavvik medfører et forventet fall i antallet grunnskolepoeng på om lag 0,2. De estimerte effektene blir noe sterkere i modellen der vi kontrollerer for pendlerregion. For å få noe mer intuisjon på størrelsesordenen av denne effekten, kan vi sammenholde den med effekten på sannsynlighet for egen diagnose/behandling, dvs. 0,02-0,03 prosentpoeng (jfr. Tabell 4). Som et tankeeksperiment kan vi anta at effekten på grunnskolepoeng utelukkende reflekterer endret sannsynlighet for selv å få en psykisk diagnose – med det som da følger med av eventuell utredning og behandling. Da kan vi dividere de to effektene på hverandre for å komme fram til en estimert effekt av egen diagnose på antallet grunnskolepoeng. F.eks. vil vi med en estimert effekt på -0,2 for grunnskolepoeng og 0,03 for egen diagnose anslå effekten av egen diagnose til å være -0,2/0,03=-6,7, dvs. et fall på 6,7 grunnskolepoeng (tilsvarende et fall i karakter på 0,67 i alle fag). Dette er den effekten vi ville ha estimert om vi hadde benyttet en såkalt instrumentvariabel-metode, basert på (den tvilsomme) antagelsen om at observert diagnosepraksis kun påvirker utfall via sannsynligheten for egen diagnose og behandling, alt annet likt. Den ville i så fall hatt tolkning som en såkalt lokal gjennomsnittseffekt, dvs. at den representerte en gjennomsnittseffekt for den gruppen ungdommer hvor forekomsten av en diagnose ble avgjort av hvilken kommune de bodde i.
Panel B viser tilsvarende estimerte effekter på sannsynligheten for å ha fullført videregående opplæring ved alder 21 år. Igjen ser vi et klart mønster av signifikant negative effekter, og igjen er bildet nokså likt for jenter og gutter. Her blir de estimerte effektene noe svakere i modellen med kontroll for pendlerregion, men de kvalitative konklusjonene er de samme. Tar vi utgangspunkt i det mest forsiktige estimatet på -0,008, vil et tilsvarende regneeksempel som det vi brukte over indikere en effekt av egen (marginal) diagnose/behandling på -0,27, dvs. et fall i fullføringssannsynlighet på 27 prosentpoeng. De estimerte effektene er med andre ord signifikante også fra et mer substansielt økonomisk synspunkt.
Panel C viser estimerte effekter av kommunal diagnosepraksis på sannsynlighet for mottak av helserelatert trygdeytelse ved alder 24 år. Økt lokal tilbøyelighet til å tilordne barn og unge diagnose for psykiske lidelser anslås å gi klart høyere sannsynlighet for mottak av slik trygdeytelse. Dette kan være en ønsket effekt dersom den reflekterer større sannsynlighet for å avdekke behov for støtte som kan gå «under radaren» i kommuner der fokuset på diagnostisering og behandling av psykiske lidelser er mindre. Den framstår naturligvis som mindre ønskelig dersom den avspeiler en lavere sannsynlighet for å greie seg selv gjennom eget arbeid.
Estimeringsresultatene i Panel D og E tyder imidlertid på at det ikke bare dreier seg om en slik avdekkingsmekanisme. Vi ser at større sykdomsfokus også leder til lavere yrkesinntekter og sysselsettingsrater i voksen alder. For disse utfallene er det en klar tendens til at de estimerte effektene faller noe når vi kontrollerer for pendlerregion. Dette kan skyldes at det i regioner med tynne arbeidsmarkeder og begrensede jobbmuligheter er flere som faller utenfor arbeidslivet, og at dette i noen grad skaper et behov for å få identifisert helseproblemer som muliggjør varig støtte til livsopphold. Samtidig innebærer det at det kan være en samvariasjon mellom lokale jobbmuligheter og lokal diagnosepraksis som gjør at vi vil overvurdere effekten av medikalisering hvis vi ikke får kontrollert tilfredsstillende for lokale jobbmuligheter, f.eks. ved bruk av indikatorer for pendlerregion.
Robusthet
I hvilken grad kan vi være trygge på at estimatene presentert over representerer årsakssammenhenger, og ikke uobserverte sorteringsmekanismer? En mulig måte å adressere dette spørsmålet på er å foreta separate analyser for grupper av barn og unge som i ulik grad forventes å være eksponert for risiko knyttet til psykiske helseproblemer. Hvis effektene vi har fanget opp primært er kausale, burde vi se større estimerte effekter for grupper der sannsynligheten for å bli berørt av eventuelle medikaliseringstendenser . En årsakssammenheng burde dermed tilsi at personer med høy predikert risiko i henhold til ligning (1), også vil bli sterkt påvirket av kommunal diagnosepraksis. For å undersøke dette nærmere har vi delt populasjonen av barn og unge inn i 10 like store grupper (desiler) innen hvert fødselsår/kjønn, basert på individuelt predikerte diagnosesannsynligheter. Prediksjonene er beregnet som observerte andeler med diagnose i 800 ulike celler, definert ved alle mulige kombinasjoner av kjønn, nasjonalitet og familiebakgrunn i 1996-97-kullene. Vi har så estimert alle effektene rapportert i Tabell 5 separat for hver desil. Resultatet av denne analysen er vist i Figur 6. I samsvar med kausalitetstolkningen finner vi at det er klare indikasjoner på positiv samvariasjon mellom predikert individuell risiko og tallverdiene på de estimerte effektene av kommunal diagnosepraksis.
Strengt tatt er det for personer med middels risiko vi forventer størst effekt. Personer med veldig lav eller veldig høy sannsynlighet vil være upåvirket av kommunal variasjon, ettersom de vil bli behandlet på samme måte uavhengig av bosted. Siden alle våre individuelle prediksjoner ligger mellom 15 og 55 % (jfr. Figur 3), er det rimelig å anta at det er personene med de høyeste predikerte sannsynlighetene som i størst grad vil være påvirket av den lokale diagnosepraksisen.
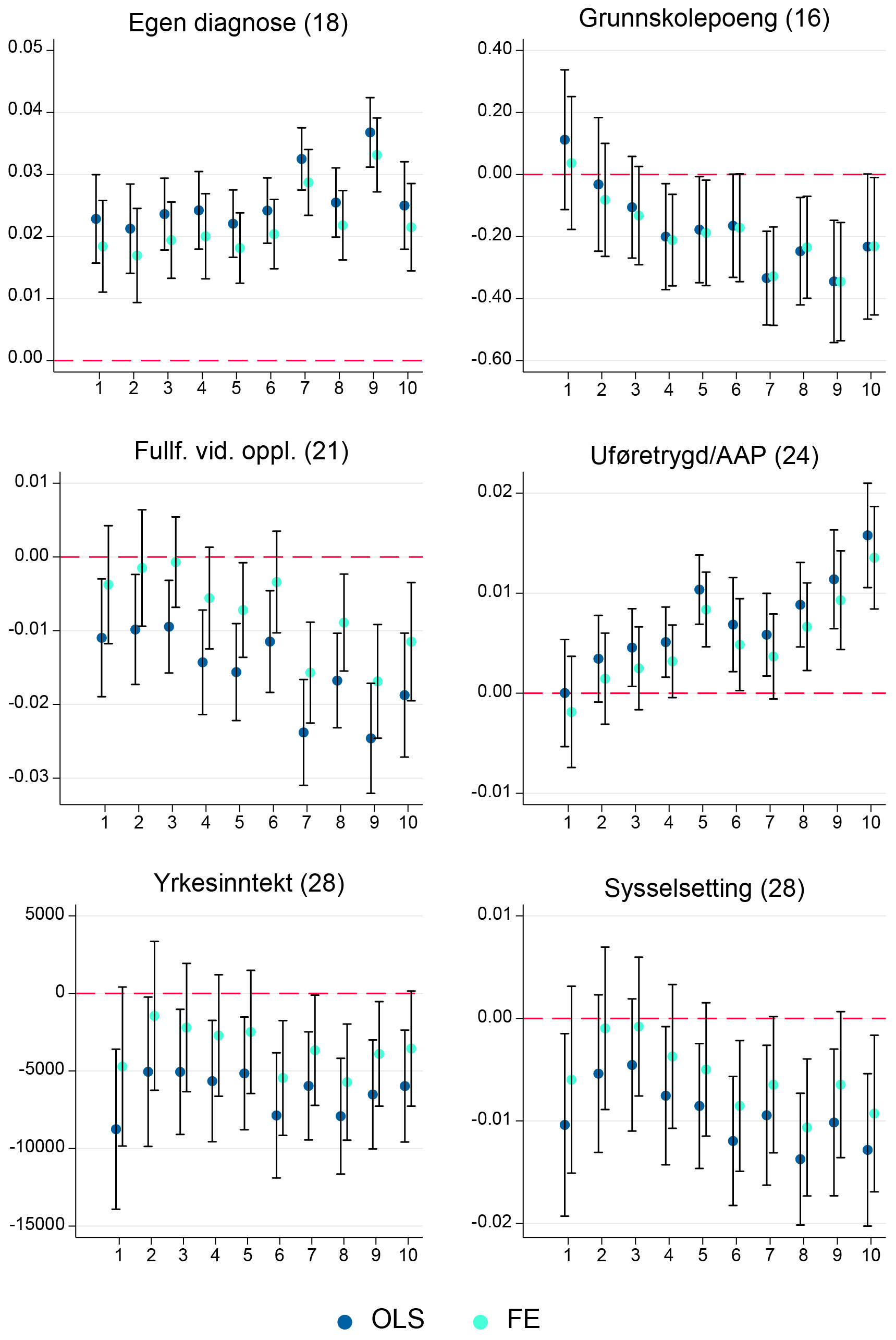
Note: Datapunktene viser estimater for effekt av lokal diagnosepraksis på sannsynlighet for egen diagnose (øverste panel til venstre), samt øvrige utfall beskrevet i Tabell 5, basert på modeller uten (OLS) og med (FE) kontroller for pendlerregion. Tallene angitt i parentes angir alderen de ulike utfallene er målt ved. Det er rapportert separate estimater for hver desil i fordelingen av predikert diagnosesannsynlighet. Predikert diagnosesannsynlighet er beregnet som observerte andeler i 800 ulike celler, definert ved kjønn, nasjonalitet og familiebakgrunn i 1996-97 kullene. Inndelingen i desiler er gjort separat for hvert fødselsår/kjønn. Estimatene er rapportert med 95 prosent konfidensintervaller.
For å unngå et såkalt simultanitetsproblem forbundet med at personer som vi studerer utfall for samtidig benyttes til å konstruere den kommunale diagnosepraksisen de antas å bli påvirket av, har vi i modellene over estimert diagnosepraksis basert på alle andre barn og unge enn personen selv. Dette kan være utilstrekkelig dersom personen selv har påvirket venner og kjente gjennom såkalte peer-effekter. For å undersøke om dette kan være et problem i vår analyse, har vi estimert alle modellene også med en metode der vi ikke bare tar ut personen selv i beregningen av diagnosepraksis, men også andre som tilhører samme årskull (i noen modellvarianter samme årskull og samme kjønn). Disse justeringene av modellen endrer imidlertid de estimerte effektene svært lite.
En annen metode for å vurdere holdbarheten i en kausalitetstolkning er å foreta en såkalt placebo-analyse, dvs. å estimere modellen med et utfall som ikke kan påvirkes av lokal diagnosepraksis, men som likevel kan sies å ha noen av de samme egenskapene (hva sammensetning angår) som de utfallene vi faktisk er interessert i. Et slikt mulig utfall er foreldrenes inntektsrang. Siden denne rangen i all hovedsak er predeterminert i forhold til barnas utfall, bør den i liten grad kunne påvirkes av hva slags diagnosepraksis barna står overfor. Slik modellen er utformet over kan vi imidlertid ikke benytte foreldres inntektsrang som utfall, ettersom modellen allerede i utgangspunktet har kontrollert for dette. For å gjøre en placeboanalyse må vi derfor ta indikatorvariablene for foreldres inntektsrang ut av modellen. Det innebærer samtidig at placebomodellen i vesentlig mindre grad enn den modellen vi faktisk bruker, kontrollerer for sammensetningseffekter ved beregning av kommunal behandlingsintensitet. Når vi likevel foretar en slik placeboanalyse finner vi at modellen uten regioneffekter estimerer en sammenheng mellom diagnosepraksis og foreldrerang tilnærmet lik null (punktestimat 0,054, med standardfeil 0,194). Legger vi til regioneffekter estimeres det en så vidt signifikant (på 10% nivå) negativ effekt (punktestimat -0,310, med standardfeil 0,182). Vi får med andre ord ikke gjentatt det klare og signifikante effektmønsteret som ble estimert for alle de virkelige utfallene, og dette styrker oss i overbevisningen om at estimatene rapportert i Tabell 5 faktisk fanger opp reelle årsakssammenhenger.
Konklusjon og oppsummering
Det har vært en økende tilstrømning til helserelaterte trygdeytelser blant unge mennesker i Norge. Økningen ser ut til å ha sammenheng med en betydelig vekst i rapportering av psykiske helseproblemer blant barn og unge. Grensedragningen mellom «sykdom» og mer alminnelig «plager» er ikke skrevet i stein, og det er ikke opplagt at en sykdomsforståelse av de vanskelighetene unge mennesker opplever er det beste bidraget til å løse dem. På den ene siden er det i mange tilfeller åpenbart viktig å få avdekket sykdommer så raskt som mulig, med tanke på å få satt i gang riktig behandling. På den annen side kan et for sterkt sykdomsfokus bidra til å individualisere problemer som egentlig handler om vanskeligheter i familien eller dårlig skolemiljø, og til å skape selvbilder som ikke fremmer en positiv utvikling. Ettersom en del støtteordninger for barn og unge, samt varig inntektssikring, ofte forutsetter en sykdomsdiagnose, er det en systemskapt fare for at sykdomstolkningen noen ganger primært drives fram av behovet for ulike støttetiltak eller inntektssikring framfor av behovet for behandling. Dette kan i sin tur bidra til å skape en medikaliseringskultur, der sykdom blir en del av løsningen framfor en del av problemet.
I denne artikkelen har vi vist at det er betydelige forskjeller mellom kommuner i Norge i hvilken grad barn og unge utredes og behandles for psykiske lidelser, og vi har sannsynliggjort at disse forskjellene ikke fullt ut kan forklares av befolkningssammensetning. Vi har så forsøkt å utnytte den geografiske variasjonen i diagnosepraksis til å finne ut hvordan disse forskjellene påvirker utfall for barn og unge, primært knyttet til utdanning og arbeid. Vi finner indikasjoner på at den lokale tilbøyeligheten til å diagnostisere/utrede/behandle unge for psykiske lidelser har negative effekter på skoleresultater og fører til lavere jobbsannsynlighet og høyere risiko for å være trygdemottaker i voksen alder. Vi tolker dette som tegn på at sykdomsfokuset i noen grad kan ha blitt for framherskende, og at dette muligens kan være drevet fram av et underliggende ønske om sikring av rettigheter i velferdsstaten.
Det er grunn til å understreke at det er betydelig usikkerhet forbundet med resultatene vi har presentert i denne artikkelen. Det finnes ingen randomiserte kontrollerte eksperimenter som kan gi oss sikker informasjon om virkninger av diagnostisering og behandling av psykiske lidelser, og om hvor grensen mellom behandling og ikke-behandling bør gå. I stedet har vi forsøkt å benytte eksperimentlignende variasjon i diagnosepraksis, forårsaket av det vi oppfatter som ulike prioriteringer og kulturer i ulike deler av landet. Problemet med denne strategien er naturligvis at det er svært mye annet som også varierer fra kommune til kommune, slik at vi aldri kan være sikre på at vi har fått kontrollert for alle relevante faktorer som kan være korrelert med den diagnosepraksisen vi ønsker å estimere effekter av.
Selv om årsakssammenhengene vi analyserer i denne artikkelen ikke kan fastslås med sikkerhet, er det vår vurdering at resultatene presentert i denne artikkelen representerer sterke indisier i retning av at medikalisering av barn og unge faktisk bidrar til utstøting fra skole og arbeidsliv. Resultatene som peker i retning av negative effekter av «sykdomsfokus», er robuste, og står seg godt gjennom ulike modellspesifikasjoner og identifiserende antagelser.
Litteraturhenvisninger
Andersen, A. G., Markussen, S. & Røed, K. (2019). Local labor demand and participation in social insurance programs. Labour Economics, Vol. 61. https://doi.org/10.1016/j.labeco.2020.101808
Bakken, A. (2019). Ungdata 2019 Nasjonale resultater. NOVA Rapport 9/19.
Bhuller, M. S. (2009). Inndeling av Norge i Arbeidsmarkedsregioner. Notater 2009/24. Statistisk sentralbyrå.
Bondevik, H., Madsen, O. J. & Solbrække, K. N. (2017). (red.) Snart er vi alle pasienter. Medikalisering i Norden. Scandinavian Academic Press.
Brinkmann, S. (2015a). (red.) Det diagnostiserte livet. Økende sykeliggjøring i samfunnet. Oslo: Fagbokforlaget Vigmostad & Bjørke.
Brinkmann, S. (2015b). Patologiseringstesen: Diagnoser og patologier før og nå. I S. Brinkmann (red.) Det diagnostiserte livet. Økende sykeliggjøring i samfunnet (s. 17-33). Oslo: Fagbokforlaget Vigmostad & Bjørke.
Eriksen, I. M., Sletten, M. AA., Bakken, A. & von Soest, T. (2017). Stress og press blant ungdom. Erfaringer, årsaker og utbredelse av psykiske helseplager. Rapport nr. 6/17, Norsk institutt for forskning om oppvekst, velferd og aldring (NOVA).
Fevang, E., Markussen, S. & Røed, K. (2020). Gråsoner i arbeidsmarkedet og størrelsen på arbeidskraftreserven. Frisch-rapport 1/2020.
Folkehelseinstituttet (2018). Psykisk helse i Norge. Rapport. Folkehelseinstituttet.
Hoffman, B. (2017). Medikalisering og overdiagnostikk i et nordisk perspektiv. I H. Bondevik, Madsen, O. J., & Solbrække, K. N. (red.) Snart er vi alle pasienter. Medikalisering i Norden (s. 323-256). Scandinavian Academic Press.
Madsen, O. J. (2017). Medikaliseringsbegrepets kolonisering av forskerverden. I H. Bondevik, Madsen, O. J., & Solbrække, K. N. (red.) Snart er vi alle pasienter. Medikalisering i Norden (s. 25-62). Scandinavian Academic Press.
Markussen, S. & Røed, K. (2015). Social Insurance Networks. Journal of Human Resources, 50(4), 1081-1113. https://doi.org/10.3368/jhr.50.4.1081
Oslo Economics (2019). Årsaker til økt tilstrømming til uføretrygd blant unge. Rapport fra Oslo Economics (https://osloeconomics.no/publication/arsaker-til-okt-tilstromming-til-uforetrygd-blant-unge/).
Rangul, V. & Kvaløy, K. (2020). Selvopplevd helse, kroppsmasse og risikoatferd blant ungdommer i Nord-Trøndelag 2017-19. Helsestatistikk-rapport nummer 1 fra Ung-HUNT4. HUNT Forskningssenter.
Svendsen, L. Fr. H. (2015). Patologisering og stigmatisering. I S. Brinkmann (red.) Det diagnostiserte livet. Økende sykeliggjøring i samfunnet (s. 61-77). Oslo: Fagbokforlaget Vigmostad & Bjørke.
Tveråmo, A., Johnsen, I. M. B. & Meland, E. (2019). Medikalisering av lav ervervsevne – et samfunnsperspektiv. Utposten 7, 34-37.